
2026年2月7日,由北京中西医结合学会举办的《医学月月谈(第14期)——肾脏疾病前沿进展与精准诊疗》于线下(南宁)线上同步举行。本次论坛由北京中西医结合学会肾脏病专业委员会主任委员、北京中西医结合肾脏疑难病会诊中心主任、北京大学航天中心医院肾内科主任医师特聘教授、解放军总医院及南开大学医学院博士生导师谢院生教授担任大会主席,广西医科大学第二附属医院黎伟教授担任大会执行主席和主持人,广西旅发集团广西自贸区医院梁颖苗书记代表举办地单位致辞,广西医科大学第一附属医院伍巧源教授、广西医科大学第二附属医院文吉秋教授、广西中医药大学第一附属医院钟建教授作为讲课嘉宾,广西医科大学第一附属医院潘玲教授、广西中医药大学第一附属医院黄雪霞教授、广西旅发集团广西自贸区医院孙永胜教授、右江民族医学院附属医院王洁教授、南宁市第一人民医院廖兵教授、中山大学附属第一医院广西医院杨溢教授、广西中医药大学第一附属医院周晓萍教授作为本次大会的讨论嘉宾。

致辞嘉宾谢院生教授
谢教授代表北京中西医结合学会肾脏病专业委员会、北京中西医结合肾脏疑难病会诊中心以及一味书院对各位专家、各位同仁及各位朋友参加第14期“医学月月谈”的学术交流活动表示热烈的欢迎和衷心的感谢。
谢教授回顾了“医学月月谈”的发展历程。其前身“肾病月月坛”始于2022年,是疫情期间发起的线上学术交流活动,每月一期,聚焦肾脏病或系统性疾病肾损害的诊治,因内容实用、形式灵活而广受欢迎。随着其他学科纷纷效仿举办“月月坛”,为促进更广泛的跨学科交流,活动升级为“医学月月谈”。新平台秉承“以临床问题为导向,以解决临床问题为目标”的宗旨,采用线下线上结合的形式,每月举办1至2期,线下会场已相继在北京、沈阳、上海、南京、武汉、福州、新疆等地成功举办了13期。
谢教授指出,“医学月月谈”的特色在于推动多维度结合,包括中医与西医结合、诊断与治疗结合、内科与外科结合,以此提升学术活动质量。本期会议在南宁举办,是“医学月月谈”首次在医院内举行,他特别感谢广西自贸区医院提供了优质的会议场地与后勤保障。
最后,谢教授隆重介绍了本期执行主席——广西医科大学第二附属医院肾内科、血液净化部主任黎伟教授,称赞其丰富的临床经验,并相信在黎教授的主持及各位专家的支持下,本次会议必将取得丰硕成果。

致辞嘉宾梁颖苗书记
随后,本次会议的东道主——广西自贸区医院党委书记、董事长梁颖苗代表广西旅游发展集团及医院致欢迎辞。他对谢院生教授及各位专家的莅临表示最热烈的欢迎和最衷心的感谢。
梁书记指出,“医学月月谈”作为一项以临床需求为导向的高水平系列学术活动,为促进跨地域、跨学科的深度交流搭建了重要平台。特别感谢谢院生教授作为我国肾脏病学领域的著名专家和该系列活动的倡导者、组织者,为活动的顶层设计、学术引领与全国推广付出的巨大努力。
梁书记介绍,广西旅游发展集团紧紧围绕“文旅、康养、城建”三大主业,形成了各板块协同并进、融合发展的良好格局。作为集团布局“医、康、养、健、治、学”六位一体康养产业集群的重要载体,广西自贸区医院一期已开放床位800张,正着力打造若干重点专科,旨在建设成为现代化的三级甲等综合性医院及高校附属医院。
他强调,医学的进步离不开学术交流与思想碰撞,医院的发展离不开人才荟萃与智慧共创。本期会议以“肾脏疾病前沿进展与精准诊疗”为主题,恰逢其时。他坚信,在各位专家的指导下,本次“医学月月谈”必将取得丰硕成果,为推动肾脏病学发展、提升区域诊疗水平贡献新的智慧与力量。

致辞嘉宾黎伟教授
在谢院生教授和梁颖苗书记致辞后,大会执行主席黎伟教授主持学术环节并致辞。他再次感谢谢教授及学会的信任,以及广西自贸区医院的鼎力支持,并欢迎各位专家同道在岁末年初的繁忙时节拨冗与会。
黎教授表示,“医学月月谈”已从一个专科线上论坛发展为全国性的品牌学术活动。他指出,肾内科疾病如IgA肾病、膜性肾病等在诊断与治疗上仍存在诸多临床难点,一切技术进步的根本价值在于能否切实转化为解决临床问题、改善患者预后的能力。
他表示,本次会议旨在搭建务实高效的交流平台,特邀多位深耕领域的实战派专家,分享最新进展与临床经验。他希望会议不仅是知识的更新,更能成为连接前沿理论与临床实践的桥梁,为与会同仁提供切实可用的新思路与新工具。
随后,黎伟教授宣布学术讲座环节正式开始。

演讲嘉宾伍巧源教授
讲题:IgA肾病诊治新进展
IgA肾病已进入精准-联合-终身管理的新阶段
伍巧源教授为大会带来了IgA肾病诊治新进展的精彩主题报告。伍教授指出IgA肾病(IgAN)是系膜区以IgA沉积为特征的肾小球肾炎,目前缺乏被广泛证实的可用于诊断的血清和/或尿液生物标志物,诊断金标准仍然依赖于肾脏病理。IgA肾病在全球范围内的发病率呈现明显的地域差异,从西到东大致呈现“西低东高”的趋势,以东亚地区发病率最高,我国IgAN占原发性肾小球疾病的36.6%~54.3%。IgA肾病临床表现及病理改变具有显著的多样性和异质性。IgAN进展为肾衰竭的危险因素包括蛋白尿、高血压、肾小球滤过率降低和肾活检时的MEST-C病理评分等。
所有疑似 IgA肾病且尿蛋白 ≥ 0.5 g/d的成年患者均应考虑肾活检,病理提示系膜区以IgA沉积为主的患者应注意排除继发性IgA肾病。IgA肾病的初步评估和管理可参考中国成人 IgA 肾病及 IgA 血管炎肾炎临床实践指南(2025)(见下图)。
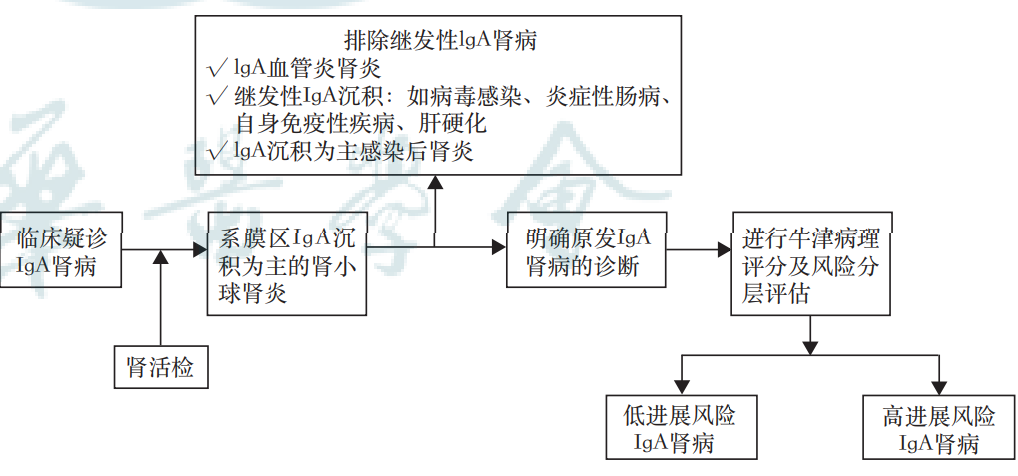
2025 KDIGO新版指南将蛋白尿靶目标下调至<0.5 g/d,理想值<0.3 g/d。指南提出双轨并行治疗策略,对大多数进展性患者需要同时给予“支持治疗基础上启动抗炎及对因治疗”。IgA肾病发病机制以四重打击学说为核心,围绕四重打击学说的抗免疫抗炎治疗理念及新药研发有了极大突破!除糖皮质激素外,靶向肠道黏膜B细胞的布地奈德肠溶胶囊、靶向B细胞的泰它西普、斯贝利单抗等以及靶向补体系统的伊普可泮等药物展现出了优异的降蛋白、稳定肾功能效果。针对慢性肾病进展的支持治疗,在RAS 抑制剂、SGLT2i 及MRA等药物之外,阿曲生坦和司帕生坦等内皮素受体拮抗剂(ERA)也展现了良好的降蛋白、延缓肾功能进展的效果。
最后,伍教授强调IgA肾病治疗已形成 “抗炎抗免疫降低特异性损伤 + 延缓CKD进展” 的核心共识,随着新靶点药物上市,疾病管理正从经验激素时代迈入精准、联合、终身管理的新阶段。

演讲嘉宾文吉秋教授
讲题:移植肾肾小球疾病免疫学发病机制及治疗策略
移植肾肾小球疾病与原发病类型及其免疫病机密切相关
文吉秋教授系统阐述了移植肾肾小球疾病的诊断分类、免疫学发病机制及前沿治疗策略,为肾移植领域提供了重要的临床指导。文教授首先明确了移植肾肾小球疾病的三种类型:复发性、新发及供肾带入性肾小球疾病,并提出了基于自体肾活检、供肾活检与移植肾活检的"诊断三要素"鉴别体系。研究表明,移植肾复发肾小球疾病对移植肾长期存活具有显著负面影响,不同原发病类型的肾小球肾炎复发率及预后存在明显差异。
在移植肾IgAN方面,文教授详细阐述了"四步曲"发病机制:Gd-IgA1产生、免疫复合物沉积、补体活化及系膜细胞增殖。针对该通路,BLyS/APRIL双靶点抑制剂及补体旁路途径抑制剂等新型药物显示出显著疗效。针对移植肾局灶节段性肾小球硬化(FSGS)复发,文教授团队揭示了抗Nephrin抗体在足细胞损伤中的关键作用,提出ACTH联合利妥昔单抗的治疗策略,并指出阿巴昔普对B7-1阳性患者具有潜在价值。在膜性肾病领域,文教授区分了复发性与新发膜性肾病的免疫学特征:前者与抗PLA2R抗体相关,后者则与针对足细胞的同种异体免疫反应相关。利妥昔单抗对复发性膜性肾病敏感性良好。文教授还系统介绍了C3肾小球病、增生性肾小球肾炎伴单克隆免疫球蛋白沉积(PGNMID)及血栓性微血管病(TMA)的补体介导机制,强调依库珠单抗、伊普可泮等补体抑制剂及达雷妥尤单抗等抗CD38单抗的精准治疗价值。
最后,文教授指出移植肾肾小球疾病的诊疗已进入分子机制指导的精准医学时代。未来研究应进一步探索基于细胞克隆导向的个体化治疗方案,深化对补体系统调控及足细胞免疫损伤机制的认识,以期改善移植肾长期预后,提升肾移植受者的生存质量。

演讲嘉宾钟建教授
讲题:ASN 2025 前沿速递:生物标志物驱动肾小球疾病的精准预后&治疗决策
生物标志物等疾病个体化风险因素是优化治疗决策的重要因素
钟建教授的报告系统呈现了2025年美国肾脏病学会(ASN)年会中关于生物标志物驱动肾小球疾病精准诊疗的最新研究进展。报告者基于多项大规模临床研究及机制探索,从疾病谱演变、发病机制深化及精准治疗策略维度,全面阐述了该领域的前沿动态。
钟教授指出原发性肾小球肾炎(pGN)仍是中国肾活检主要类型,IgAN和膜性肾病(MN)是最常见类型;狼疮肾炎、糖尿病肾病、AAV等继发性肾小球肾炎(sGN)呈显著上升趋势。在发病机制研究领域,钟教授深入剖析了补体系统异常激活与T细胞免疫失调的核心作用。研究表明补体因子D水平与IgA肾病、C3肾小球病及特发性膜性肾病患者的肾功能指标呈显著负相关,可作为肾功能评估的新型生物标志物及潜在治疗靶点。此外,研究证实特发性膜性肾病患者存在显著的细胞毒性T细胞失衡,表现为CD8⁺效应记忆T细胞扩张、调节性T细胞比例降低,以及TNF-α、NF-κB等促炎信号通路异常激活,为理解该病的自身免疫发病机制提供了创新性理论依据。针对PLA2R抗体阳性MN,多项研究证实利妥昔单抗(RTX)在维持肾功能、提高缓解率方面优于CNIs,且第3个月追加剂量可显著改善药物代谢动力学并提升完全缓解率。PLA2R表位扩散现象被证实可独立预测治疗应答,而肾小球PLA2R与IgG亚型联合评估可有效预测患者总生存期。对于复发难治性病例,RTX联合低剂量环磷酰胺及短程糖皮质激素方案展现出持久疗效,复发患者再次应用RTX仍可获得缓解。此外,针对PLA2R阴性、THSD7A阳性及纤维性肾小球肾炎等特殊人群,钟教授探讨了个体化免疫抑制方案的应用价值。
最后,钟教授强调随着新型靶向药物的临床探索,肾小球疾病诊疗正逐步迈入基于多维度生物标志物的精准医学时代。期待未来研究进一步整合血清学、组织病理学及基因组学信息,构建个体化风险预测模型,优化治疗决策路径,最终改善患者的长期肾脏生存预后。
【专家观点荟萃】

潘玲教授 :
IgA肾病(IgAN)经典的发病机制是四重打击,最新的观点也提出了五重打击学说。目前半乳糖缺陷型IgA1(Gd-IgA1)的产生增加是较公认的IgAN的始动环节,是关键的致病因子。有研究表明,IgAN治疗过程中,循环中的Gd-IgA1的改变比蛋白尿的下降可能会更早出现,而且在动物实验中也发现IgAN老鼠的血Gd-IgA1较正常对照组也是明显升高的,但该指标是否能成为诊治的监测指标,目前还没有公认的说法。而且IgAN是一种异质性大的疾病,对于不同临床和病理表现的患者,之间还没有找到一种最特异的标志物进行诊断和治疗指导。目前主张IgAN是分阶段分层治疗的,对于新发病需要诱导缓解的患者,还有高风险进展的患者,Gd-IgA1等生物标志物的测定还是有积极的临床意义。此外,IgAN的治疗常常是多靶点的综合治疗,主要针对两方面:第一是抑制免疫抑制炎症方面的治疗,第二是控制慢性化进展方面的治疗。当针对抑制免疫抑制炎症的靶点,尤其是在使用抑制源头Gd-IgA1产生的药物,Gd-IgA1的监测可能也是有利于病情监测和治疗指导的。但针对慢性化进展的控制,往往使用RAASi、SGLT2i、MRA等药物,此时可能单纯参考Gd-IgA1的作用是受限的,临床上蛋白尿和eGFR仍是该阶段治疗基石的参考指标,也要结合血压、肾脏病理等情况综合考虑。对于生物标志物和症状改善不符的患者,主要参考病人病情考量治疗的有效性,不能过度依赖生物标志物的变化,结合各方面情况综合判断为宜。
黄雪霞教授 :
黄教授首先讲述了管理的两例非穿刺IgAN患者诊疗过程,强调了如果有生物标志物检测,对于此类患者是非常适合的。黄教授还强调了基因检测即使在近亲属间有时候也是有必要的。对于疗效不佳的患者,要重新评估患者用药的依从性,重新分析患者病情,分析患者是否有禁忌、上次病理结果、是否有必要二次穿刺。还要考虑患者是否存在其他并发症,如果患者当下疗效持续不佳,有必要重新评估给患者的用药处理,关注患者是否有未被关注的疾病。膜性肾病中有部分是肿瘤患者,黄教授接诊过三例5年以上才继发的肿瘤患者,这时不同意肾活检或情况不允许肾活检的患者可以采用血清学检测。建议膜性肾病患者每年做一次肿瘤的排查,这对于早期发现患者的继发肿瘤很重要。部分MN患者经过一段时间治疗后,蛋白尿进入瓶颈持续不降低的时候,可以稍晚增加药物剂量,如果经济允许推荐使用生物制剂。此外,中西药辨证论治的结合治疗对于难治性蛋白尿也是有一定疗效的,尤其是伴有水肿、高血压的患者。久病患者脾肾之气受损,采用健脾补肾加上补血化瘀,可以起到促进微循环的作用。
孙永胜教授 :
孙教授结合自身曾遇到尿毒症不能肾移植的患者,表示对今天的主题内容颇有感触。既往确有患者肾移植术后很快出现肾脏坏死的情况,早前诊疗技术并未对此方面进行规范。今天的讲题明确了对于肾移植的患者在移植前应纳入病因分析,以明确是否适合移植以及移植时机的选择,如进行抗PLA2R抗体的检测,对于移植后的患者亦应该监测抗PLA2R抗体等的水平,必要时进行肾活检,以尽可能的保障患者肾移植的成功。
王洁教授 :
王教授指出精准治疗在诊疗中的越来越重要,肾病的治疗也是日新月异,这也常造成药物选择困难,比如MN或IgAN何时选择经典的糖皮质激素、免疫抑制剂亦或是新兴的生物制剂及补体抑制剂,这些都需要综合考量。其次,药物有效性评估在整个治疗过程中也非常重要,这就需要能及早识别疗效的监测指标的应用,如抗PLA2R抗体可以在蛋白尿还没变化前就可表现出治疗的有效性。临床医师任重而道远,除了血尿常规检测外,也在探究更多高性价比的有效监测项目。
廖兵教授 :
廖教授指出基于多种原因,临床确实有很多病人是不做肾穿刺的。廖教授通过三个病例阐述了透析半年后的患者常有严重的贫血,后期需进行补水治疗,因为收益不明显,导致患者不配合也是常有的事情。心血管科、呼吸科等科室转诊至处置室的患者经常已经到了很糟糕的地步,处置手段也很少。像这类患者,如果早期能够增加一些像膜性肾病的靶抗原检测,也是一个非常好的手段,也为后期治疗给出可选择的方案。随后,廖教授提出了自己的疑惑,IgA肾病治疗期间,进行规范支持治疗下,尿蛋白定量还在0.5g左右,加用强化治疗的风险和收益,如何评估。
杨溢教授 :
杨教授从医学检验科工作人员角度出发,回复了IgAN治疗中 Gd-IgA1等生物指标,为什么目前暂时无法在普通实验室开展的原因。第一个就是检测标准化与可及性,目前这些指标尚处于大型研究中心和实验室中,缺乏全球统一性的检测方法,缺少质控标准以及参考范围。其次,成本和效益比,这些标志物监测,每个月或者每三个月检测一次,成本可能就会较血尿常规、尿蛋白与肌酐比等指标要更昂贵。还有临床指南的滞后性,这是个很关键的点。因为国际指南,尚未将其纳入到常规监测推荐,故临床实践改变就需要更高级别的循证医学支撑。现阶段建议有条件的医学生或者大学医院进行相关研究,比如将其作为传统指标补充。作为检验科也期望能为临床发现更有意义或特异性更高的标志物,然后实现科研转化。
周晓萍教授 :
周教授针对生物标志物新项目的阻力进行了探讨。周教授指出对于没有国际标准的项目,仅遵照厂家标准,确实存在结果难以统一,相互之间难以印证的问题。但肾活检是有创的,部分患者较难接受,通过检测体液中的生物标志物,间接反映患者肾脏疾病,可满足这部分患者的临床需求。随后,周教授讲述了一例患者抗PLA2R抗体水平与蛋白尿变化趋势不符,但在多家医疗机构复测结果一致的案例,对于这种特殊案例的解释,还需要更多研究,同理,可以间接反映出Gd-IgA1成为有监测价值的生物标志物的问题和难点,当体液生物标志物与患者症状不符时应如何解读,对临床的下一步检查有无合理建议,都需要更多的证据支持。
【专家讨论】
Q1:IgAN治疗的目标是怎样的?
谢院生教授:关于尿蛋白对预后的影响,IgAN除了小部分合并肾病综合征患者,尤其是尿蛋白>6g/24h的患者,这些患者有一部分是MCD合并无意义的IgA沉积,可按照MCD进行诊疗。但绝大多数IgAN,特别是合并明显血尿者,其尿蛋白的严重程度与预后密切相关,尿蛋白越多预后越差,故应尽可能把尿蛋白降下来。
临床治疗的总体目的:病人的生命是第一重要的,第二才是病人的器官功能,第三才是生物学指标(血肌酐、尿蛋白等)。即在保证病人生命的情况下,提高其生活质量,减少器官衰竭风险,然后尽可能使生物学标志物正常化。
Q2:尿蛋白强化治疗的意义和风险是怎样的?尿蛋白有必要低至0.3g/24h以内吗?
谢院生教授:过去我们说IgAN尿蛋白降到0.5g/24h以内就可以了,现在循证医学证明0.3g/24h以内比0.5g/24h更好。由于免疫抑制治疗是有副作用的,抛开费用问题,仅从疗效和副作用的角度比较,尿蛋白已达到0.5g/24h以内,再过度使用免疫抑制治疗,其降低尿蛋白的风险可能大于它的价值。这时若尿蛋白达不到0.3g/24h,降至0.5g/24h以下也可以。如果用非免疫治疗患者尿蛋白仍在1g/24h以上、肾功能还好或是患者疾病进展很快,此时强化免疫抑制治疗是必要的。
最后,谢院生教授对本次论坛进行了总结。谢教授指出今天针对IgAN、MN和肾移植以后肾炎三方面进行了深入的沟通与探讨。
(一)IgA肾病(IgAN),它是病理诊断名词,肾活检是诊断IgAN的金标准。
① 目前尚无生物标志物可用于IgAN的明确诊断,包括热度较高的Gd-IgA1。
② IgAN病理的复杂性和临床表现的多样性以及对治疗反应的不一致,三方面具有很强的异质性。不同的IgAN可能存在临床表现不一样,病理表现不一样,治疗反应也不一样,所以预后也不完全一样。
③ IgAN最初被描述是一个预后良好的疾病,现在认为它预后不太好。每十年约有20%的患者,会得尿毒症。如果患者基础肾功能差、血压高、尿蛋白多者,可能更快进入尿毒症,尤其是病理有较多肾小球硬化和/或新月体形成、肾小管萎缩和间质纤维化的患者。
④ IgAN发病机制,目前比较趋向于四重打击学说,Gd-IgA1在IgAN的发生发展中发挥关键作用。IgA肾病患者外周末端回肠源性IgA+β7+浆细胞/浆母细胞显著增多,是Gd-IgA1的重要来源,且与疾病严重程度相关!Gd-IgA1虽然很重要,但检测较困难,故目前临床尚未常规检测该项目。
⑤ IgAN的治疗方面,已形成 “早期的免疫调节和抗炎针对免疫异常和炎症 + 中后期延缓CKD进展” 的共识。除普通的口服或静脉用的糖皮质激素和吗替麦考酚酯等免疫抑制剂外,靶向肠道黏膜B细胞的布地奈德肠溶胶囊、靶向B细胞的泰它西普、斯贝利单抗等以及靶向补体系统的伊普可泮等药物展现出了优异的降蛋白、稳定肾功能效果。针对慢性肾脏病进展的支持治疗,除RAS 抑制剂、SGLT2i 及MRA等药物之外,阿曲生坦和司帕生坦等内皮素受体拮抗剂也展现了良好的降蛋白、延缓肾功能进展的效果。谢教授团队曾在《中华肾病研究电子杂志》和人民日报健康客户端发表过“IgA肾病的十种治疗措施”,可供进一步阅读。
⑥ IgAN治疗的目标,尿蛋白能降低至0.3g/24h以内最好,若达不到,降至0.5g/24h以内亦可。若超过0.5g/24h,则需要进行治疗。
(二)移植肾肾小球疾病:移植肾出现肾脏损害时,可能出现肾功能障碍。
① 主要从以下几方面考虑:
第一,是否发生了排异反应,包括早期排异反应和后期排异反应,最主要的表现为炎细胞浸润,不管是T细胞介导的还是抗体介导的;
第二,是否存在病毒感染;
第三,是否是药物引起,如环孢素和他克莫司长期过量使用;
第四,移植肾是否发生了肾炎,包括原有基础肾病的复发,新发肾小球疾病以及供肾带入肾小球疾病。
② 移植肾FSGS,是针对移植肾足细胞的免疫反应,血清抗Nephrin抗体是重要发现。大约2/3的微小病变和1/3的FSGS,血清抗Nephrin抗体为阳性,如果抗体强阳性,FSGS的发病风险明显增加;若患者为FSGS且该抗体阳性,则血浆置换很有必要。
③ 移植肾复发膜性肾病,典型的复发在肾移植术后1年内和术后第5年,大部分与抗PLA2R抗体阳性有关,因此,对于肾移植的病人,要尽可能明确其原发病的病因,以预防因原发病因所导致的不良结果。
④ 移植肾膜增生性肾小球肾炎(MPGN),包括Ig介导的、C3肾小球病以及非免疫相关的三大类。其中与补体异常活化有关的MPGN,补体抑制剂的使用将提升救治成功率。
(三)膜性肾病:目前发现的膜性肾病相关抗体有十余种。血清学抗PLA2R抗体的检测可以使60%~70%的膜性肾病患者得以明确诊断,且避免了患者的肾活检。现在膜性肾病的诊断应该为XXXX抗原相关的膜性肾病,除了PLA2R之外,还有THSD7A、NELL-1等十多种靶抗原,根据靶抗原的阳性率的情况,建议MN的血清学panel设置为除了PLA2R之外的所有靶抗原进行打包,检测策略为对于疑似MN的患者先进行PLA2R筛查,这可以解决2/3患者的问题,对于另外1/3的PLA2R阴性患者可以使用打包的靶抗原进行筛查,以明确患者是哪种抗原相关的膜性肾病,为后续诊疗提供依据。因为不同抗体阳性,它的临床意义和价值是不同的,不能局限于诊断为膜性肾病即可,需要搞清楚什么原因引起的MN或者是什么抗原相关性的MN。
(四)改良利妥昔单抗的使用:KDIGO指南推荐RTX作为特发性膜性肾病的一线治疗方案。然而,蛋白尿及抗药抗体对RTX的快速清除作用可能导致标准剂量RTX的疗效不足。改良后的RTX使用方法(分别在1d、15d、30d、90d静脉使用375mg/m2)效果更佳,RTX能更好地维持eGFR,保护肾功能。追加RTX可进一步提高完全缓解率。RTX在高滴度PLA2R抗体患者中的疗效优于他克莫司。RTX联合用药方案疗效持久。
总结过后,谢教授对所有与会的讲者、点评讨论嘉宾、听众及前台幕后的工作人员表示诚挚的感谢,感谢讲者及点评嘉宾的无私分享,感谢工作人员的辛苦付出,感谢广大听众的支持与厚爱。至此,本期论坛成功落下帷幕。
下期内容更精彩,期待我们下次再相聚!

↑↑长按上方的二维码,观看精彩会议回放↑↑











 医学月月谈(第13期) | 闻“肌”起“五”,共话风免——肌炎&间质性肺病前沿论坛
医学月月谈(第13期) | 闻“肌”起“五”,共话风免——肌炎&间质性肺病前沿论坛 




 中国北京朝阳区北辰东路8号北辰时代19层
中国北京朝阳区北辰东路8号北辰时代19层 京公网安备 11010502031121号
京公网安备 11010502031121号 