1月18-20日,由中国医师协会、中国医师协会风湿免疫科医师分会主办的中国医师协会风湿免疫科医师分会2023年年会,在京线下召开。大会除风湿主场外,还安排了多个分会场,针对自身抗体检测、肺血管间质病、干燥综合征、血管炎、骨质疏松、儿童风湿病等专场内容进行了深入探讨和交流,同时开设了青年医师专场,推进基层医师队伍建设。
各个会场精彩纷纭,主讲嘉宾更是带来了领域内众多有价值性、重要性、前瞻性的观点。
自身抗体检测专场·专家观点集锦



👉 IgG4可通过阻断机制直接引发AIDs:
在《免疫球蛋白G4检测的临床应用专家共识》主题报告中,李教授指出IgG4存在于多种疾病中,具有免疫调节作用,在自身免疫性疾病中,抗原特异性IgG4通过阻断机制直接致病,例如RA中,IgG4本身可能成为靶向IgG4铰链区的自身抗体的靶点。
👉 肌炎相关抗体谱检测的临床应用:
炎性肌病患者肌炎抗体的阳性率较高,肌炎抗体对疾病诊断具有重要价值。不同肌炎抗体和特定的临床表现、治疗反应相关,可用于疾病分型。同一抗体亚型的肌炎患者,临床表现并非完全均一,可再细分表型。肌炎抗体、自身反应性T细胞,可能参与肌炎的发病机制。肌炎相关性抗体的临床价值被重新认识。新抗体抗细胞分裂周期和凋亡调节蛋白1抗体抗转录因子Sp4抗体不断被发现。
👉 抗磷脂综合征与心血管疾病:
中性粒细胞胞外诱捕网(NETs)与APS血栓形成相关,建议检测APS患者外周血NETs。S100A8/A9在APS血栓形成中可能起到重要作用,有研究表明APS患者中性粒细胞高表达S100A8和S100A9水平明显升高。S100A8/A9是APS中NETs和血栓形成的重要因素。
👉 抗磷脂抗体检测及临床进展:
非分类标准aPLs,包括两性磷脂,磷脂酰乙醇胺(PE)、除心磷脂以外的阴性磷脂,包括磷脂酸(PA)、磷脂酰丝氨酸(PS)、磷脂酰肌醇(PI)等、波形蛋白/心磷脂复合物、磷脂酰丝氨酸/凝血酶原复合物、联蛋白A5、IgA aß2GPI/ IgA aCL,这些对于临床高度疑似,但常规aPLs检测反应阴性的APS患者的诊断可能有一定的价值。
👉 自身免疫性肾病相关自身抗体谱检测的临床意义:
自身抗体在自身免疫性肾脏病的诊断、治疗及判断预后方面有重要作用,不同的自身抗体检测方法多种,选择最佳或联合检测,对于提高抗体检测的特异性和敏感性至关重要。
👉 自身抗体检测质量控制专家共识:
自身抗体检测的现状,目前国内还存在常规项目少,普及性低的现象,检测结果多为定性或半定量,难以及时反映疾病状态或治疗效果,质量控制仍处于初级阶段,缺乏合适临床质控品,所以加强可落地的质量管理具有重要意义。
看重点知前沿·专家观点荟萃
▪ 观点一:RA-ILD新型生物标志物,将助力疾病诊断和病情评估

间质性肺病(ILD)是类风湿关节炎(RA)中最常见的肺部疾病亚型之一,是一种严重的弥漫性肺实质疾病,伴有气体交换受损及肺泡间隔纤维化损伤,是引起RA高死亡率的最重要因素之一。
RA-ILD几种新型生物标志物,未来有助于疾病诊断和病情评估。
①MUCAB rs357055950基因多态性可用于评估RA-亚临床ILD,在包含该遗传位点的多维度临床要素的RA-ILD风险预测模型中,MUC5B被认为是RA-亚临床ILD的主要危险因素;
②IL-36a和IL-36r、PAD4与RA-ILD严重程度相关,前两者有助于预测RA患者是否发生ILD相关,尤其IL-36r与寻常型间质性肺炎(UIP)型RA-ILD相关,而PAD4单阳及PAD3/4rs则与部分RA-UIP纤维化评分低,FVC%及DLCO%水平增高有关,与ILD程度轻,预后好,死亡率低相关。
▪ 观点二:重视高危LN及难治性LN早期预测及其风险预测模型的建立
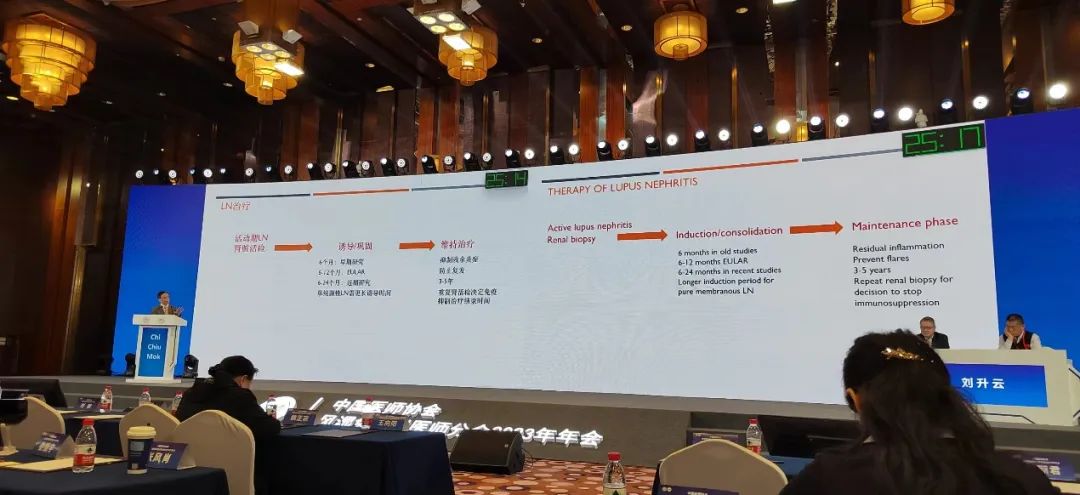
狼疮肾炎(LN)诱导缓解推荐GC+CNIs,对于高危LN,建议早期联合治疗(升阶梯)。
高危LN的界定为:①组织学:新月体、TMA、纤维蛋白样坏死、重度间质炎症;②肾病水平蛋白尿;③肾功能进展性恶化;④频繁复发。在LN方面,目前风湿界关注的重点为早期预测难治性狼疮肾炎患者及其风险预测模型的建立,该预测模型要求涵盖遗传基因、临床表现、肾脏病理、新型生物标志物、及不同时间点的生物样本等,目前香港学者Chi Chiu MOK教授团队正在致力于这项工作的研究。
▪ 观点三:KL-6动态检测CTD-ILD及MDA5预测IM-ILD预后具有一定价值
北京协和医院呼吸与重症医学科黄慧教授指出CTD-ILD从诊断角度看,近几年无太明显的进展与突破。血清学相关指标如基质蛋白、KL-6等在临床上个体差异比较,作为诊断的标记物仍存在争议,但KL-6的动态检测在判断疾病活动度、病情变化、治疗效果具有更好的价值,且在不同的疾病中显示出差异。
中日医院舒晓明教授指出,MDA5-ILD放射学的检测结果与病理检测结果的一致性差。肌炎相关ILD:MDA5+RP-ILD预后危险因素包括淋巴细胞、Ferritin居高不下,MDA5滴度,KL-6,肿瘤标记物,LDH,年龄与发热,ALT、AST,ESR,CRP,病原体,FVC,氧合指数,HRCT score(OP/NSIP/DAD)。
▪ 观点四:骨质疏松是风湿免疫科最常见并发症,BTMs检测具有重要价值

骨质疏松专场各个主讲专家从不同角度对风湿性疾病与骨质疏松(OP)的关系以及骨免疫角度思考病机等方面给出了精彩且深刻的报道。大型队列研究显示GC使用率占人群的1%,其中47%患者有风湿免疫疾病,而糖皮质激素相关骨质疏松是GC治疗最为常见的并发症,风湿免疫科应该高度重视OP。
《骨代谢生化标志物临床应用指南》建议:骨转换标志物水平高于参考值上限1.5倍, 应排除继发性骨质疏松或其他代谢性骨病。BTMs数值的主要影响因素,包括生理节律、年龄、性别和绝经状态。升高BTMs的因素 ,有绝经、骨折、制动 ;妊娠与哺乳;药物(芳香化酶抑制剂、抗惊厥药物、 促骨形成药物等)。降低BTMs的因素,有高龄、药物(糖皮质激素、噻嗪类利尿剂、肝素、抗骨吸收药物等)。其他值得关注的因素 ,有分泌的生理节律(如骨钙素峰值出现在后半夜、谷值出现在下午或傍晚)、是否空腹状态(进食会降低某些BTMs,特别是骨吸收标志物所受影响最大)。
谢其冰教授还强调了在疾病诊断和治疗过程中,至少选择一个骨形成标志物和一个骨吸收标志物;疾病随访、疗效监测时应检测同样的BTMs;目前国际上多推荐P1NP为首选骨形成标志物,β-CTX为首选骨吸收标志物。冬梅教授指出β-CTX治疗中期望值为最少降低>35%,P1NP至少升高>40%;如果二者在治疗监测中变化程度<25%,则认为抗骨质疏松疗效不满意。
BTMs检测的临床意义,主要包括以下几点:
- BTM可以辅助诊断和鉴别诊断骨质疏松症,如判断高、低转换类型
- 早期疗效监测,确定预期的治疗反应是否出现
- 辅助判断依从性,依从性高的患者,监测结果与预期治疗反应契合度更高
- 可作为更换治疗方案的辅助参考
BTMs变化的重要意义是了解药物是否起作用,而不是作为最终疗效的判断,其可以帮助在BMD还未出现明显变化前提高患者的依从性,保证治疗的进行。
▪ 观点五:苹果酸酶-1 与肺血管重塑密切相关
中国医学科学院基础医学研究所、呼吸和共病全国重点实验室王婧教授、邢岩江教授指出首次发现苹果酸酶1(ME1)在肺动脉高压进展中的新功能、确定ME1影响内皮腺苷代谢的作用、明确ME1抑制剂可有效抑制肺动脉高压疾病进展。
▪ 观点六:遗传为AIDs相关PAH带来了新视角及CETPH的相关研究
中国医学科学院阜外医院王晓建教授表示自身免疫病相关肺动脉高压,在遗传新视角方面,SLE合并PAH时间跨越长,临床治疗反应差别性大,总体预后差别性大,这是目前SLE合并PAH所要解决的问题。至2022年10月,已发现有28个基因与PAH相关。如BMP9是PAH新的致病基因,PTGIS是PAH新的易感基因,并绘制了BMPR2突变全景图,建立了PAH的遗传检测平台。在SLE合并PAH患者中,首次明确了有21.5%的患者携带家族性基因突变,且这部分患者临床表型更重,预后更差。
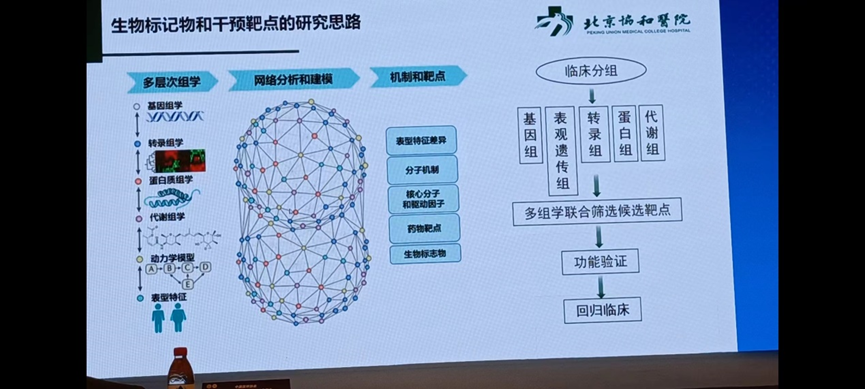
北京协和医院风湿免疫科邓小月教授指出新型易感基因TRAF5在SLE相关肺动脉高压具有致病作用,并介绍了生物标记物和干预靶点的临床研究思路。
中日医院呼吸与危重症医学科谢万木教授指出,目前对于慢性血栓栓塞性肺动脉高压(CTEPH)患者研究目标是分析中国CETPH患者的临床特征、现实世界的治疗及预后,获得基于预后分析的临床表型与危险分层,推动建立CETPH团队与诊治中心的建设,开展CETPH临床表型、组学内型及诊疗关键技术的研究。
▪ 观点七:SLE患者需注重筛查、评估器官受累,尤其肾脏受累

2023年EULAR SLE管理建议解读中,杨娉婷教授指出SLE管理的总体原则是从筛查、评估和治疗等多维度强调考量器官的重要性。建议应在每次就诊时评估SLE疾病活动度,并使用经过验证的工具,至少每年一次评估器官损害。SLE以肾脏受累最为常见,需引起足够的重视。实现治疗目标的关键是早诊断、定期筛查器官受累,及早开始治疗以实现缓解并严格依从性治疗,这对预防复发和器官损害、改善预后和提高患者生活质量至关重要。
▪ 观点八:SLE累及消化系统常被忽视,临床应给予关注
儿童SLE累及消化系统发生率20.2%~32%不等,SLE消化道受累包括:狼疮性肠系膜血管炎、假性肠梗阻、狼疮相关性胰腺炎、蛋白丢失性肠病、肝胆疾病等。现有SLE诊断标准(2019ACR/EULAR)不包含消化系统,容易误诊,误诊率高达80%,需要提高对该合并症的认识。
▪ 观点九:JIA分型及遗传相关性研究
JIA分为全身型(4%-17%)、少关节型(27%-56%)、多关节型(18%-30%)、银屑病关节炎(2%-11%)、附着点炎症相关关节炎(3%-11%)、未分化关节炎(10%),其中少关节型又分为持续型(25%-35%)和扩展型(15%-20%);多关节型分为RF(+)(2%-7%)和RF(-)(11-28%)。
HLA-DRB 1*04等位基因与儿童RF阳性多发性关节炎之间有很强的关联。此外,RF阴性多关节炎和少关节JIA被发现与等位基因HLA-DRB 1*08、HLA-DRB*11和HLA-DRB*13具有最强的关联。JIA与HLA-DRB 1*11等位基因相关。
▪ 观点十:蛋白质组学筛选中枢神经精神狼疮诊断标志物的研究
神经精神性狼疮(NPSLE)是SLE病变累及神经系统而产生神经和(或)精神症状的一组预后差、死亡率高的严重并发症,是SLE的第三位死亡原因。目前尚无特异性和敏感性均较高的标志物用于NPSLE的临床诊断。蛋白组学以其高通量和高灵敏度在自身免疫病标志物发现方面发挥着关键作用。可利用质谱-数据非依赖性采集(DIA)技术来寻找脑脊液中NPSLE诊断标志物。已有研究筛选出标志物VSIG4和SERPINA3的组合,对NPSEL具有一定的诊断和预后效能。
▪ 观点十一:解决中国风湿病患者负担重的问题,任重而道远
2017年中国RA标化发病率为128.71/10万人/年, SLE标化发病率为14.09/10万人/年,CRDC显示中国风湿免疫病负担特征:①患者年轻化,早死负担、致残风险更突出;②结缔组织病患者超额死亡风险多达4.5倍;③炎性关节病中,初具雏形的规范化诊治体系不能与庞大患者群体相适应。未来仍需深入描述风湿病的疾病负担,疾病监测与慢病管理是流行病学视角下的两项主要任务。











 欧蒙救灾应急物资抵达积石山灾区
欧蒙救灾应急物资抵达积石山灾区 




 中国北京朝阳区北辰东路8号北辰时代19层
中国北京朝阳区北辰东路8号北辰时代19层 京公网安备 11010502031121号
京公网安备 11010502031121号 